Obstetrică - Ginecologie
Echipa

Dr. Manolea Maria Magdalena este absolventă a Facultății de Medicină Generală din cadrul Universității de Medicină și Farmacie din Craiova, promoția 2000. În prezent este medic primar în specialitatea Obstetrică - Ginecologie la Maternitatea Spitalului Filantropia din Craiova.
De asemenea este cadru didactic, fiind lector în cadrul Universității de Medicină și Farmacie din Craiova. În urma cursurilor și stagiilor practice postuniversitare a obținut atestatele de competență în: ultrasonografie generală, ultrasonografie obstetricală și ginecologică, colposcopie, histeroscopie, chirurgie laparoscopică ginecologică.
Este doctor în științe medicale și membră a mai multor societăți naționale și internaționale: Societatea Română de Ginecologie Endocrinologică, Societatea de Obstetrică şi Ginecologie din România, Societatea Română de Ultrasonografie în Obstetrică și Ginecologie, Societatea Română de Chirurgie Minim Invazivă în Ginecologie, Societatea Europeană de Ginecologie Endocrinologică.
Galiceanu Anca-Florentina este asistent medical din anul 1996. Este o persoană cu excelente abilități de ascultare activă și comunicare, responsabilă, răbdătoare și empatică.
Servicii
Serviciile oferite de noi sunt:

Consultația de specialitate
Colposcopia și Videocolposcopia
Ecografia
Recoltarea de analize
Consultația de specialitate
Cel mai bun moment pentru examenul ginecologic este cât mai curând dupa terminarea sângerării menstruale. Sânii și ovarele nu sunt sensibile la palpare și nu există sânge menstrual care să modifice eventualul test Babeș-Papanicolau sau alte investigații efectuate pentru diagnosticarea unor patologii genitale.
Este important ca 24 de ore înaintea prezentării la medicul ginecolog să nu faceti spălături vaginale, să nu introduceți nimic în vagin (ovule, creme, tampoane vaginale) și să nu aveți contact sexual, fiindcă toate acestea pot altera rezultatele unor eventuale teste, îngreunând astfel stabilirea unui diagnostic precis. Dacă urmați un tratament care implică folosirea unor substanțe ce trebuie introduse în vagin cel mai bun lucru este să întrebați medicul care este cel mai bun comportament.
Consultația ginecologică are două componente în egală măsură de importante: anamneza și examenul ginecologic.
Anamneza (discuția cu medicul) reprezintă primul pas în încercarea de a stabili un diagnostic. Cuprinde întrebări legate de istoricul dumneavoastră personal și familial medical și obstetrical (patologii anterioare și actuale, operații, sarcini, nașteri, avorturi). Este bine să informați medicul despre orice tratament efectuați, chiar dacă este homeopatic.
De asemenea veți fi întrebată despre viața sexuală și despre menstruație. Este important să răspundeți deschis la aceste întrebări, chiar dacă uneori sunt incomode. Aceste aspecte pot sta la originea problemelor dumneavoastră.
Examenul ginecologic se efectuează pe masa ginecologică în poziție ginecologică și constă în: examenul cu valve sau specul vaginal și tactul vaginal combinat cu palparea abdominală.
Consultația preconceptuală se referă la consultația efectuată înainte de obținerea unei sarcini și are drept scop identificarea unor aspecte cum sunt:
- Istoricul medical personal şi familial;
- Bilanţul medical al afecţiunilor preexistente sau depistarea unor eventuale afecţiuni actuale;
- Evaluarea influenţelor reciproce între afecţiuni preexistente şi o posibilă sarcină;
- Depistarea altor factori de risc;
- Consilierea în vederea reducerii impactului bolilor şi factorilor de risc asupra sarcinii;
- Recomandarea unor investigaţii de laborator;
- Consiliere privind un mod de viață sănătos;
- Consiliere despre importanţa diagnosticului precoce şi a monitorizării sarcinii.
Consultaţia prenatală se referă la consultația acordată femeii gravide și reprezintă un element major privind diminuarea riscului matern şi fetal precum și identificarea unei sarcini cu un risc obstetrical crescut.
Scopul consultaţiei prenatale constă în: verificarea funcţională a organelor materne care vor fi suprasolicitate de sarcină; supravegherea sarcinii şi depistarea factorilor de risc pentru a preveni complicaţiile obstetricale; dirijarea condiţiilor de igienă a sarcinii; pregatirea fizică şi psihică în vederea naşterii.
Consultația pentru infertilitate se referă la consultația acordată cuplurilor care nu reușesc obținerea unei sarcini, situație în care este recomandată o evaluare a ambilor parteneri, pentru a determina cauza infertilității. În ciuda tuturor investigațiilor, într-un procent important de cazuri (până la 15%), cauza infertilității nu poate fi identificată. O evaluare eficientă începe cu revizuirea istoricului medical al cuplului și continuă cu examinarea medicală și cu investigațiile specifice.
În cadrul consultației de specialitate oferim de asemenea servicii de consiliere privind planificarea familială, contracepția sau menopauza.
Colposcopia și Videocolposcopia
Colposcopia este un examen neinvaziv, nedureros, care se efectuează în ambulator de către medicul ginecolog cu competență în acest domeniu ce constă în inspecţia colului şi vaginului cu ajutorul unui sistem optic numit colposcop.

Vulvo-colposcopia este investigația imagistică de inspecție a vulvei, vaginului și a colului uterin.
Colposcopul este un microscop stereoscopic binocular cu lumină puternic focalizată, prevăzut cu o minicameră cu ajutorul căreia sunt înregistrate imaginile; investigația este neiradiantă și nu necesită anestezie sau spitalizare.
Obiectivul principal este acela de a identifica patologia cervicală cu potențial evolutiv, permițând vizualizarea leziunilor ce nu pot fi vizibile cu ochiul liber, datorită lupei care mărește imaginea de până la 60 de ori; permite prelevarea de țesut pentru examinarea histopatologică atunci când se identifică leziuni ale colului uterin.
Videocolposcopia are avantajul că procesează imaginile obținute și le transmite pe monitor, astfel încât pacienta le poate viziona în timp real; imaginile pot fi memorate, stocate și revăzute ulterior pentru a hotărî atitudinea terapeutică și a urmări evoluția în timp a leziunilor.
Examinarea colului uterin cu ajutorul colposcopului presupune 3 faze consecutive:
1. examinarea directă;
2. examinarea după badijonarea cu acid acetic pentru a îndepărta mucusul cu care este acoperită mucoasa cervicală;
3. examinarea după badijonarea cu solutie Lugol (iod) - testul Lahm-Schiller.
Aceste badijonări au rolul de a evidenția zonele cu transformări atipice, care se colorează diferit față de cele normale. Dacă se depistează zone modificate, din ele se recoltează proba de biopsie pentru examenul histopatologic, care va pune diagnosticul de certitudine al leziunilor precanceroase sau canceroase. Dacă este necesară prelevarea de țesut de la nivelul porțiunii interioare a colului (endocol), se va efectua chiuretajul endocervical, utilizându-se chiureta (in cazul în care nu se vizualizează întreaga leziune la colposcopie).
Ecografia
Este metoda imagistică de investigație efectuată cu ajutorul ultrasunetelor și poate fi efectuată pe cale endovaginală sau transabdominală.
Ecografia transvaginală (endovaginală)
Ecografia transvaginală are multiple avantaje în examinarea ginecologică şi în examinarea obstetricală în sarcina mică, datorită echipamentului de înaltă frecvenţă, care are o rezoluţie superioară celui folosit în examinarea transabdominală, şi apropierii transductorului de zona examinată, ceea ce permite evidenţierea unor detalii de fineţe.
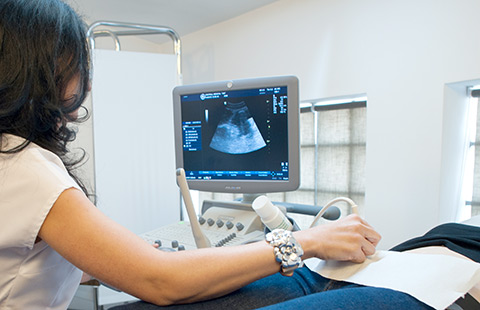
Se realizează cu ajutorul unei sonde ecografice speciale care se introduce in vagin, permițând vizualizarea organelor genitale interne (vagin, uter, trompe uterine, ovare, endometru, vezica urinară) sau a unei sarcini incipiente.
Pacienta urmărește efectuarea ei în timp real și primește explicații din partea medicului; este o metodă neinvazivă, nedureroasă și neiradiantă, care nu necesită spitalizare sau anestezie. Poate fi efectuată și repetată de câte ori este nevoie, neavând restricții sau contraindicații.
Facilitează diagnosticul multor afecțiuni:
- poate identifica formațiuni tumorale pelvine;
- chisturi ovariene, fibroame uterine, alte proliferări de țesut;
- patologia endometrului (polipi, mioame submucoase, hiperplaziei şi atrofiei de endometru);
- diagnosticul adenomiozei;
- sângerări vaginale anormale, menstruații nereguale;
- starea embrionului în cazul unei sarcini;
- sarcina ectopică (extrauterină);
- probleme de fertilitate; supravegherea creşterii foliculare;
- malformaţiile aparatului genital feminin;
- dureri pelvine.
Un important element al examinării transvaginale este reprezentat de examinările Doppler color şi power Doppler, care permit studiul de fineţe al vascularizaţiei pelvine, crescând performanţa diagnosticului şi deschizând noi perspective în studiul fiziologiei şi patologiei obstetricale şi ginecologice.
Ecografia în sarcină
Examinările obstetricale se fac în timp real, utilizând transductori cu frecvenţe de 3-5 MHz pentru examinarea transabdominală şi cu o frecvenţă de 5-7 MHz pentru examinarea transvaginală aflați în dotarea ecografului General Electrics din cabinetul nostru.
Examinarea în timp real are avantajul că permite confirmarea viabilităţii fetale, prin evidenţierea activităţii cardiace fetale, a mişcărilor respiratorii şi a mişcărilor active ale embrionului sau fătului.
În primul trimestru de sarcină, atunci când prin examinare transabdominală nu se pot obţine date suficiente, sau când rezoluţia nu permite obţinerea unor detalii de fineţe, mai ales în cazul gravidelor obeze sau cu retroversii uterine accentuate, dar şi dacă se urmăreşte evidenţierea unor detalii ale dezvoltării embrionare, se poate utiliza examinarea transvaginală, care oferă o rezoluţie net superioară.
Examenul ecografic se practică de rutină în timpul sarcinii, aduce informații foarte importante despre evoluția sarcinii și nu este considerat periculos. Ecografia utilizează fascicule de ultrasunete reflectate pentru a realiza o imagine a fătului, a placentei și a lichidului amniotic. Aceste fascicule de ultrasunete reflectate sunt captate și redate sub forma unei imagini pe monitorul aparatului de ecografie. Imaginile sunt denumite sonograme, ecografii sau scanări.
Primul examen ecografic în sarcină se poate realiza precoce din săptămâna 5 de gestație. În acest moment, scopul ecografiei este confirmarea prezenței sarcinii, stabilirea localizării sarcinii (intrauterin sau extrauterin) și confirmarea semnelor de evoluție a sarcinii (prezența veziculei viteline, prezența polului fetal și a bătăilor cordului fetal).
Ulterior, ecografia din primul trimestru de sarcină:
- confirmă prezența, localizarea și evoluția sarcinii;
- depistează o eventuală sarcină multiplă;
- estimează cu cea mai mare acuratețe vârsta fătului;
- estimează riscul existenței defectelor cromozomiale, ca de pildă Sindromul Down;
- identifică malformațiile congenitale care afectează creierul sau măduva spinării;
- ajută la ghidarea unor proceduri precum amniocenteza sau prelevarea de vilozități coriale.
Ecografia în trimestrul al II-lea de sarcină:
- estimează vârsta fătului (vârsta gestatională);
- apreciază dimensiunea și poziția fătului, caracteristicile placentei, cordonului ombilical și ale lichidului amniotic;
- ghidează în timpul procedurilor precum amniocenteza sau recoltarea de sânge din cordonul ombilical;
- poate descoperi malformații congenitale și anomalii fetale.
Ecografia in trimestrul al III-lea de sarcină:
- medicul urmărește curba de creștere fetală și prezența mișcărilor active fetale;
- se evaluează poziția fătului, caracterele placentei și lichidului amniotic, precum și curgerea sângelui în cordonul ombilical și principalele vase de sânge fetale;
- pot fi depistate unele malformații apărute mai târziu în sarcină.
Ecografia transvaginală este în general utilizată precoce în timpul sarcinii pentru a determina vârsta gestațională sau pentru a detecta o sarcină ectopică; în trimestrul al II-lea și al III-lea ecografia transvaginală se folosește pentru a determina localizarea placentei (spre exemplu placenta praevia) sau în cazul sarcinilor cu risc de naștere prematură, pentru a măsura lungimea colului uterin.
Cardiotocografia
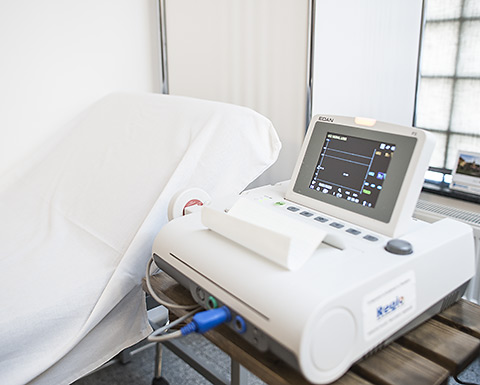
Cardiotocografia – CTG constă în înregistrarea simultană a ritmului cardiac fetal şi a activităţii uterine cu ajutorul cardiotocografului.
CTG externă este noninvazivă şi cea mai folosită metodă din lume. Un transductor (tocodinamometru) se plasează pe abdomenul matern la câţiva cm de fundul uterin şi se fixează cu o bandă elastică în jurul pacientei, care să nu fie nici prea laxă, nici prea strânsă. Acesta înregistreză activitatea uterină. Al doilea transductor este plasat de partea stâgnă sau dreaptă a abdomenului mamei în funcție de spatele fetal și înregistrează ritmul cardiac fetal, ce este detectat de un senzor cu ultrasunete ce include un emițător și un receptor și care necesită plasarea unui gel conductor pe suprafață pentru ca ultrasunetele sa fie transmise traductoarelor.
Datele sunt înregistrate de către cardiotocograf ce eliberează înregistrarea grafică numită cardiotocogramă. Pentru a permite o evaluare precisă a CTG este necesară o înregistrare de minim de 20 de minute și mama să nu fie a jeune.
Prin cardiotocografie, examen al cărui rezultat este similar cu un traseu EKG, medicul poate evalua prezența/absența suferinței fetale.
Calitatea înregistrării depinde de factori ca: grosimea peretelui abdominal sau poziţia maternă, de activitatea musculaturii abdominale materne, de mişcare, respiraţie, vorbit. Înregistrarea este influenţată de mişcările fetale.
Recoltarea de analize
Examenul Babeș-Papanicolau
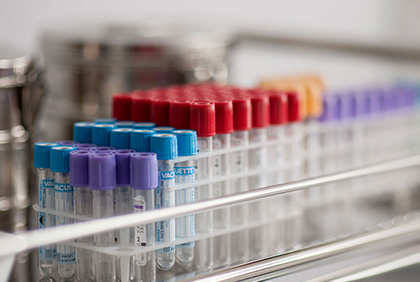
Este numit și examen cito-tumoral cervico-vaginal, și este utilizat pe scară largă pentru depistarea precoce a cancerului de col uterin. Cancerul de col reprezintă stadiul final al unei lungi perioade (2-15 ani) de transformare progresivă a celulelor mucoasei colului uterin, perioadă în care aceste celule vor evolua trecând printr-o serie de stadii intermediare de la sănătos la displazic, și ulterior la cancer intra-epitelial (in situ), până la cancer invaziv. Cu excepția ultimului stadiu, nici una dintre etapele menționate nu este simptomatică și, de regulă, nu este vizibilă în timpul examenul clinic obișnuit. Pentru a preveni apariția cancerului propriu-zis este esențial ca modificările celulare să fie depistate în faza de displazie. Cel mai larg utilizat, neinvaziv, nedureros și ieftin este testul Papanicolau.
Recoltarea este o manevră simplă, ce se efectuează în cabinetul de specialitate în poziție ginecologică, dupa montarea unui specul sau a două valve intravaginal, oricând în afara perioadei menstruale. Se recoltează (frotiu sau mediu lichid) cu ajutorul unei periute moi celule de la nivelul endo si exocolului ce vor fi analizate la microscop în laboratorul de specialitate. Corect este ca acest examen sa fie efectuat anual, de la debutul vietii sexuale pana la varsta de 65 de ani. Sistemul de raportare/interpretare a rezultatelor este reprezentat de gradarea de la I la V și sistemul Bethesda.
Biopsia de col
Este indicată în leziuni macroscopice ulcerative sau tumorale sau în situațiile cu aspecte colposcopice suspecte și modificări citologice la examenul citotumoral.

Examenul secreției vaginale:
- bacteriologic microscopic colorat;
- înămânțare pe medii de cultură cu efectuarea de antibiogramă/fungigramă.
Biopsia de endometru
Biopsia de endometru presupune recoltarea de material endouterin în scopul examinării anatomopatologice ulterioare pentru stabilirea diagnosticului și schemelor terapeutice în diverse afecțiuni.
Este indicată în hemoragii uterine disfuncţionale (metroragii), tumori uterine (fibromiom, cancer de corp uterin), sterilitate de origine hormonală (pentru aprecierea maturizării endometrului pe parcursul ciclului), tuberculoza genitală, adenomioză.



